
ΣΥΓΚΟΠΗ
Στη σελίδα αυτή θα περιγράψουμε τον ορισμό της συγκοπής, τους διαφορετικούς τύπους που εκδηλώνεται και τα αίτια που την προκαλούν. Τέλος θα αναφερθούμε σε διάφορους τρόπους αντιμετώπισης της συγκοπής ανάλογα με τον τύπο της.
Τι είναι συγκοπή?
Με τον όρο Συγκοπή εννοούμε την απώλεια της Συνείδησης στην οποία:
-
Υπάρχει ολική απώλεια της Συνείδησης
-
Ο ασθενής δεν μπορεί να διατηρήσει την όρθια θέση και πέφτει
-
Το σύμπτωμα είναι παροδικό, εμφανίζεται απότομα και έχει βραχεία διάρκεια(συνήθως δευτερόλεπτα)
-
Υπάρχει αυτόματη και πλήρης αποκατάσταση
Είναι σημαντικό να χρησιμοποιούμε τον όρο Συγκοπή μόνο αν ο ασθενής εμφανίζει όλα τα παραπάνω χαρακτηριστικά. Αλλιώς ο όρος απώλεια συνείδησης είναι πιο κατάλληλος καθώς συμπεριλαμβάνει νόσους που μοιάζουν αλλά δεν είναι Συγκοπή.
Ο όρος Προσυγκοπή χρησιμοποιείται όταν τα συμπτώματα μοιάζουν με αυτά της Συγκοπής αλλά δεν οδηγούν σε πλήρη απώλεια συνείδησης αν και έχουν τον ίδιο μηχανισμό με αυτή.
Παθοφυσιολογικά η Συγκοπή οφείλεται παροδική μειωμένη παροχή αίματος στον εγκέφαλο.
Τύποι και Αίτια Συγκοπής:
- Αντανακλαστική (Νευροκαρδιογενής) Συγκοπή έχουμε όταν εμπλέκεται ένας Νευρογενής (αντανακλαστικός) μηχανισμός είτε μέσω του Πνευμονογαστρικού νεύρου (Vagus Nerve, Βαγοτονική Συγκοπή μέσω του αντανακλαστικού Bezold-Jarisch) είτε μέσω άλλων νεύρων και υποδοχέων του ανθρωπίνου σώματος, μετά από συγκεκριμένα ερεθίσματα. Αυτά μπορεί να είναι συνήθη γεγονότα όπως η παρατεταμένη ορθοστασία η ακόμα και γεγονότα όπως το γέλιο, η ούρηση ή και η πίεση στη βάση του λαιμού σε ορισμένα ευαίσθητα άτομα. Η Συγκοπή αυτού του τύπου θεωρείται ως η πιο καλοήθης και εμφανίζεται σε νεαρά και υγιή άτομα. Κατά την διάρκεια του επεισοδίου ο ασθενής μπορεί να έχει βραδύ σφυγμό ή μακρές καρδιακές παύσεις (βραδυκαρδία/ασυστολία, καρδιοανασταλτική μορφή) ή χαμηλή αρτηριακή πίεση (αγγειοκατασταλτική μορφή ) ή και τα δύο (μεικτή μορφή). Η αντανακλαστική (κυρίως η Βαγοτονική) Συγκοπή είναι η πιο συχνή μορφή συγκοπής σε όλες τις ηλικίες. Είναι σημαντικό να γνωρίζει κανείς ότι πολλαπλοί μηχανισμοί μπορεί να συνεισφέρουν σε ένα επεισόδιο Συγκοπής, ειδικά στους ηλικιωμένους. Για παράδειγμα, η αφυδάτωση μπορεί να επιδεινώσει την ευαισθησία στην αντανακλαστική συγκοπή κ.ο.κ.
- Βαγοτονική
- Ορθοστατική Βαγοτονική: ορθοστάτηση, λιγότερο συχνά σε καθιστή θέση
- Μετά από συγκίνηση: φόβος, Πόνος (Σωματικός ή σπλαγχνικός), καθετηριασμός, φόβος στη θέα αίματος
- Περιστασιακή
- Μετά από ούρηση, ερεθισμό του γαστρεντερικού (κατάποση, αφόδευση),βήχας, φτάρνισμα, άλλα (π.χ. γέλιο, παίξιμο πνευστών οργάνων)
- Μετά την άσκηση
- Σύνδρομο Καρωτιδικού Κόλπου
- Άτυπες Μορφές (Χωρίς πρόδρομα συμπτώματα και/η ερεθίσματα πρόκλησης και/η με άτυπα συμπτώματα )
Υπάρχουν 2 παθοφυσιολογικοί μηχανισμοί για την νευροκαρδιογενή Συγκοπή:
1. Αγγειοκαταστολή: Η υπόταση οφείλεται σε ανεπαρκή αγγειοσυστολή από το συμπαθητικό σύστημα.
2. Καρδιοαναστολή: Βραδυκαρδία ή ασυστολία λόγω επικράτησης του παρασυμπαθητικού συστήματος.
- Καρδιακή (Καρδιογενής) Συγκοπή έχουμε ως αποτέλεσμα είτε μιάς αρρυθμίας (Βραδυκαρδία ή Ταχυκαρδία) είτε ως αποτέλεσμα μιάς δομικής νόσου της καρδιάς (πχ στεφανιαία νόσος, νόσοι του καρδιακού μυός). Κατά αναλογία, νόσοι των πνευμόνων και των μεγάλων αγγείων όπως η πνευμονική εμβολή και η πνευμονική υπέρταση μπορούν να προκαλέσουν καρδιακή συγκοπή. Η Συγκοπή που οφείλεται σε καρδιακά αίτια είναι η πιο σοβαρή από τις άλλες μορφές Συγκοπής και όπως είναι κατανοητό έχει την χειρότερη πρόγνωση. Είναι η δεύτερη πιο συχνή μορφή είναι η καρδιακή συγκοπή η οποία είναι εξαιρετικά σπάνια σε παιδιά, εφήβους και νεαρούς ενήλικες. Υπολογίζεται ότι η διαπίστωση καρδιακών αιτίων συγκοπής διπλασιάζει τον κίνδυνο θανάτου και έχει στους 6 μήνες θνητότητα περισσότερο από 10% (Ref Soteriades ES. NEJM 2002).
- Αρρυθμία ως Πρωτοπαθής αιτία:
- Βραδυκαρδία: Δυσλειτουργία φλεβοκόμβου συμπεριλαμβανομένου του συνδρόμου ταχυκαρδίας βραδυκαρδίας, νόσοι του ερεθισματαγωγού συστήματος
- Ταχυκαρδία: Υπερκοιλιακή, Κοιλιακή
- Δομικές Παθήσεις της καρδιάς:
- Στένωση αορτικής βαλβίδας, οξύ έμφραγμα μυοκαρδίου/ ισχαιμία μυοκαρδίου, υπερτροφική μυοκαρδιοπάθεια, καρδιακές μάζες (μύξωμα κόλπου, όγκοι καρδιάς), νόσοι περικαρδίου/ επιπωματισμός, συγγενής ανωμαλίες στεφανιαίων αρτηριών, δυσλειτουργία προσθετικής βαλβίδας. κοκ
- Καρδιοπνευμονικά αίτια και μεγάλα αγγεία:
- Πνευμονική Εμβολή, οξύς διαχωρισμός αορτής, πνευμονική υπέρταση
- Ορθοστατική Συγκοπή, έχουμε όταν η ελάττωση της εγκεφαλικής αιμάτωσης οφείλεται είτε σε μείωση του όγκου αίματος (αιμορραγία, αφυδάτωση) είτε σε αδυναμία του νευρικού συστήματος να διατηρήσει σταθερό και σε ισορροπία τον τόνο και την διάμετρο των αγγείων (νευρογενής υπόταση, πρωτοπαθής ή δευτεροπαθής) είτε λόγω φαρμάκων που επηρεάζουν τον τόνο των αγγείων ή τον όγκο αίματος. Σε πολύ ηλικιωμένους ασθενείς η Ορθοστατική Συγκοπή είναι συχνή, όμως το ιατρικό ιστορικό μπορεί να είναι λιγότερο αξιόπιστο από ότι στους νέους ασθενείς.
- Φάρμακα (η πιο συχνή μορφή αιτία ΟΥ): π.χ. αγγειοδιασταλτικά, διουρητικά, φαινοθειαζίνες, αντικαταθλιπτικά
- Μείωση του αγγειακού ογκου: αιμορραγία, διάρροια, εμετοι κτλ.
- Πρωτοπαθής ανεπάρκεια του Αυτόνομου Νευρικού Συστήματος (Νευρογενής ΟΥ): πρωτοπαθής αυτόνομη ανεπάρκεια, συστηματική πολλαπλή ατροφία, νόσος Parkinson, άνοια με σωμάτια Lewy
- Δευτεροπαθής Αυτόνομη Ανεπάρκεια (Νευρογενής ΟΥ): Διαβήτης, αμυλοείδωση, τραυματισμοί σπονδυλικής στήλης, αυτοάνοση αυτόνομη νευροπάθεια, παρανεοπλαστική αυτόνομη νευροπάθεια, νεφρική ανεπάρκεια
Σημείωση: Η υπόταση μπορεί να επιδεινωθεί από την λίμναση του φλεβικού αίματος κατά την διάρκεια της άσκησης, μετά από γεύματα και μετά από παρατεταμένο κλινοστατισμό.
Ποια συμπτώματα μπορούν να εμφανισθούν κατά τη διάρκεια της Συγκοπής / Προσυγκοπής?
Στην προσυγκοπή (αποτραπείσα απώλεια Συνείδησης) ή λίγο πριν την συγκοπή (Απώλεια Συνείδησης) , ο ασθενής μπορεί εκ των υστέρων να περιγράψει τα κατωτέρω :
- Μαύρισμα του οπτικού πεδίου
- Αίσθηση «αδειάσματος»
- Ληθαργικότητα
- Κόπωση
- Λιποθυμία μετά την άσκηση ή μετά από συγκεκριμένα ερεθίσματα όπως βήχας, γέλιο, κατάποση, ούρηση ή αφόδευση
- Απώλεια ισορροπίας ή αδυναμία στην όρθια στάση
- Αλλαγές στην όραση (κηλίδες ή όραση σαν μέσα από τούνελ)
- Αίσθημα Παλμών
- Κιτρίνισμα, εφίδρωση
- Διαταραχές ακοής: ελάττωση ακοής, εμβοές, τριξίματα ήχοι σαν από απόσταση
- Πονοκέφαλος
Tα ανωτέρω περιγράφονται με τον όρο πρόδρομα συμπτώματα και πολλά από αυτά οφείλονται στην ενεργοποίηση του Αυτόνομου Νευρικού Συστήματος.
Κατά την συγκοπή ο ασθενής μπορεί επίσης να παρουσιάσει (κατά την περιγραφή των μαρτύρων) ανώμαλες κινήσεις που μοιάζουν με την επιληψία και απώλεια του ελέγχου των σφιγκτήρων (σε αντίθεση με την επιληψία αυτές οι κινήσεις είναι ακανόνιστες σε εύρος κίνησης, είναι ασύγχρονες και ασύμμετρες και ξεκινούν μετά την απώλεια συνείδησης).
Πως η καλοήθης Συγκοπή όπως η βαγοτονική Συγκοπή μπορεί να επηρεάσει την ζωή μου;
Η Συγκοπή που οφείλεται σε καρδιακά αίτια σχετίζεται με αυξημένη θνητότητα και νοσηλείες σε σχέση με τις άλλες μορφές συγκοπής. Από την άλλη μεριά, η αντανακλαστική συγκοπή είναι καλοήθης και έχει εξαιρετική πρόγνωση.
Υπολογίζεται ότι ένας στους τέσσερεις ανθρώπους θα έχει τουλάχιστον μια φορά στη ζωή του επεισόδιο Βαγοτονικής Συγκοπής, μόνο 1 στους 20 θα έχει τουλάχιστον 5 στη ζωή του και ακόμα λιγότεροι θα έχουν ακόμα περισσότερες.
Παρόλα αυτά, η αντανακλαστική συγκοπή παραμένει ένα σοβαρό πρόβλημα υγείας (όταν είναι υποτροπιάζουσα) καθώς σχετίζεται με ελαττωμένη ποιότητα ζωής. Ασθενείς με αυτού του τύπου Συγκοπή αν και δεν έχουν τον κίνδυνο «άμεσου» θανάτου, μπορεί να τραυματισθούν κατά το συγκοπτικό επεισόδιο. Αυτό είναι ιδιαίτερα σημαντικό όταν δεν προηγούνται πρόδρομα συμπτώματα. Τελικά, η υποτροπιάζουσα αντανακλαστική συγκοπή μπορεί να οδηγήσει σε διακοπή δραστηριοτήτων όπως το σχολείο, η εργασία , η αναψυχή ή η οδήγηση . Αυτές οι ανεπιθύμητες επιπτώσεις, σε μερικά άτομα, μπορεί να οδηγήσουν σε ψυχολογική επιβάρυνση ή ακόμα και σε δευτερογενή κατάθλιψη.
Πότε να τρέξω για βοήθεια?
Η διερεύνηση της Συγκοπής μπορεί να γίνει μόνο από εξειδικευμένο προσωπικό. Υπάρχουν όμως μερικά χαρακτηριστικά που πρέπει να ενεργοποιήσουν τον ασθενή να αναζητήσει γρήγορα ιατρική βοήθεια καθώς μπορεί να οφείλονται σε καρδιακή συγκοπή
- Συγκοπή κατά την διάρκεια της άσκησης ή σε ύπτια ή καθιστή θέση
- Αιφνίδια έναρξη παλμών ακολουθούμενοι αμέσως μετά από Συγκοπή
- Παρουσία οικογενειακού ιστορικού ανεξήγητου αιφνιδίου θανάτου σε νεαρή ηλικία
- Γνωστό ιστορικό δομικής καρδιοπάθειας ή στεφανιαίας νόσου
- Γνωστό παθολογικό Ηλεκτροκαρδιογράφημα
Η απουσία προειδοποιητικών συμπτωμάτων πριν την συγκοπή μπορεί να αποτελεί χαρακτηριστικό (όχι όμως απαραίτητα) της καρδιακής Συγκοπής.
Διαγνωστικές επιλογές ανίχνευσης Συγκοπής
- Καρδιογράφημα (ΗΚΓ)
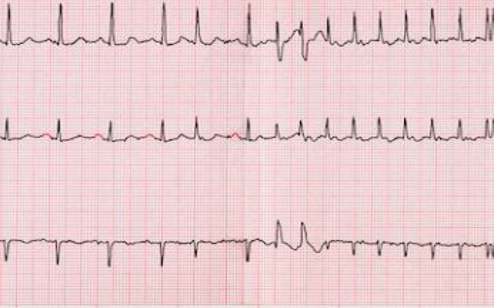
Το ΗΚΓ είναι μια απλή, ανώδυνη εξέταση που καταγράφει την καρδιακή ηλεκτρική δραστηριότητα. Αποτελεί την πιο χρήσιμη εξέταση για τη διάγνωση της κολπικής μαρμαρυγής. Το ΗΚΓ καταγράφει τη συχνότητα της καρδιακής λειτουργίας και επίσης τον καρδιακό ρυθμό (ρυθμική ή άρρυθμη δραστηριότητα). Παρόλα αυτά το ΗΚΓ καταγράφει την ηλεκτρική δραστηριότητα μόνο για διάρκεια λίγων δευτερολέπτων. Έτσι οι ασθενείς που εκείνη τη χρονική στιγμή δεν έχουν κολπική μαρμαρυγή δεν μπορούν άμεσα να διαγνωστούν. Στους ασθενείς με παροξυσμική κολπική μαρμαρυγή, που είναι διαλείπουσα από τη φύση της, η διάγνωση μπορεί να τεθεί με τις συσκευές συνεχόμενης καταγραφής καρδιακού ρυθμού (Holter).
- Holter Ρυθμού
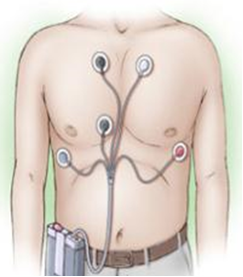
Το Holter καταγραφής ρυθμού καταγράφει την καρδιακή δραστηριότητα για χρονική περίοδο 24 ωρών, 48 ωρών ή ενίοτε και μεγαλύτερα διαστήματα ημερών. Στον ασθενή επικολλώνται αυτοκόλλητα ηλεκτρόδια σε συγκεκριμένες θέσεις στο στήθος. Τα ηλεκτρόδια συνδέονται σε μια μικρή φορητή συσκευή καταγραφής. Η συσκευή στερεώνεται στη ζώνη ή φοριέται ως περιδέραιο γύρω από το λαιμό. Προτιμάται η συσκευή να εφαρμόζεται και ο ασθενής να συνεχίζει τις συνήθεις ημερήσιες δραστηριότητές του.
- Εμφυτευόμενες Συσκευές Καρδιακής Παρακολούθησης (ICM–ILR)
Οι εμφυτευόμενες (ενέσιμες) συσκευές παρακολούθησης ρυθμού (ή ILR Implantable loop recorder ή Implantable Cardiac Monitor ICM) είναι μικροσκοπικές συσκευές (όγκου <1.5cc) συμβατές με Μαγνητικό Τομογράφο (στα 1.5 και 3.0 Tesla) που εμφυτεύονται με μια πολύ μικροσκοπική τομή κάτω από το δέρμα του ασθενούς και καταγράφουν συνεχόμενα το ΗΚΓ. Λειτουργούν με μπαταρία που έχει διάρκεια 3-4 έτη και μπορούν να ελέγχονται είτε με εξωτερικό προγραμματιστή είτε με συσκευή απομακρυσμένης παρακολούθησης του ασθενή από τον ιατρό, ώστε να ανασύρεται από την μνήμη τους κάποια καταγεγραμμένη αρρυθμία.
Οι συσκευές αυτές χρησιμοποιούνται όταν οι υπό διερεύνηση αρρυθμίες είναι αρκετά σπάνιες ώστε να καταγραφούν στη διάρκεια ενός Holter 24ώρου. Όταν τελειώσει η μπαταρία της συσκευής ή όταν έχει γίνει η διάγνωση, μπορούν να αφαιρεθούν.

Πως να αντιμετωπίσετε τη «καλοήθη» Συγκοπή (Βαγοτονική/Ορθοστατική Συγκοπή)?
Ιδανικά, η διερεύνηση και η αντιμετώπιση της Συγκοπής πρέπει να γίνεται από εξειδικευμένο προσωπικό, ιατρούς και νοσηλευτές και κατά προτίμηση σε μια κλινική Συγκοπής. Η αρχική εκτίμηση πρέπει να στοχεύει στην κατάταξη του συγκοπικού επεισοδίου σε μια από τις τρείς κατηγορίες της Συγκοπής. Η καρδιακή Συγκοπή πρεέπει να αντιμετωπίζεται αναλόγως της υποκείμενης παθολογίας και κάτω από ιατρική παρακολούθηση. Με τον ίδιο τρόπο θα πρέπει να αντιμετωπίζονται τα αναστρέψιμα αίτια ορθοστατικής υπότασης (Τροποποίηση φαρμακευτικής αγωγής, ενυδάτωση, θεραπεία της υποκείμενης νευρολογικής νόσου). Παρόλα αυτά, υπάρχει ένας σημαντικός αριθμός ασθενών που είτε έχουν καλοήθη αντανακλαστική συγκοπή είτε μετά την αρχική εκτίμηση παραμένουν ως ασθενείς με συγκοπή αγνώστου αιτιολογίας.
Η αντανακλαστική συγκοπή είναι μείζον θέμα υγείας όχι λόγω της χαμηλής θνητότητάς της αλλά λόγω του γεγονότος της επανεμφάνισής της και τον κίνδυνο του τραυματισμού, ειδικά όταν απουσιάζουν τα πρόδρομα συμπτώματα.
Προληπτικά μέτρα
Τα επεισόδια Βαγοτονικής/Αντανακλαστικής Συγκοπής μπορούν να προβλεφθούν με:
- Εκπαίδευση του ασθενή να αναγνωρίζει τα πρόδρομα συμπτώματα και να προλαμβάνει την Συγκοπή. Επίσης με διαβεβαίωση για την καλοήθη φύση των συμπτωμάτων του/της.
- Αποφυγή των ερεθισμάτων που προκαλούν την Συγκοπή , όπως η παρατεταμένη ορθοστασία, φόβος ή πιο συγκεκριμένα αντανακλαστικά όταν παρεμβαίνει συγκεκριμένος ανατανακλαστικός όπως στην συγκοπή κατά την ούρηση.
- Επαρκής ενυδάτωση και αποφυγή των υποτασικών φαρμάκων
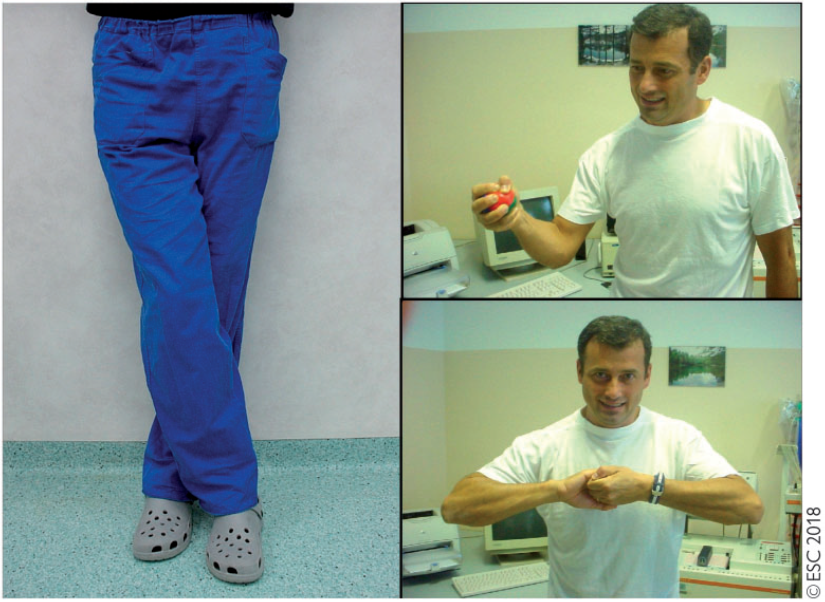
- Χειρισμοί αύξησης του μυϊκού τόνου ( Counterpressure maneuvers- βλ εικόνα)/ Κάλτσες συμπίεσης
- Φάρμακα που αυξάνουν τη πίεση σε συγκεκριμένες περιπτώσεις
- Οι βηματοδότες , αν και χρησιμοποιούνταν πιο συχνά τα προηγούμενα χρόνια, σήμερα αποτελούν θεραπευτική επιλογή σε ένα πολύ περιορισμένο πληθυσμό ασθενών με αντανακλαστική συγκοπή
Υπάρχει ευρεία συμφωνία ότι η εκπαίδευση και η αλλαγή τρόπου ζωής έχουν μεγάλη αποτελεσματικότητα στην μείωση των υποτροπών της Βαγοτονικής συγκοπής. Υπολογίζεται ότι >50% δεν έχουν υποτροπές τα επόμενα 1 ή 2 χρόνια και σε αυτούς που επανεμφανίζεται η συγκοπή, η πυκνότητα των επεισοδίων μειώνεται κατά ποσοστό > 70%. (πηγή Κατευθυντήριες οδηγίες της Ευρωπαϊκής Καρδιολογικής Εταιρείας).
Μέτρα για την αποφυγή ενός επικείμενου επεισοδίου αντανακλαστικής Συγκοπής
- Όταν αισθάνεστε να έρχονται τα συμπτώματα της Συγκοπής, η καλύτερη αντίδραση είναι να ξαπλώσετε στο έδαφος. Αν αυτό δεν γίνεται, τότε καθήστε και εκτελέστε χειρισμούς αύξησης του μυϊκού τόνου. Το τελικό σύμπτωμα είναι το μαύρισμα της όρασης: όταν εμφανισθεί , θα έχετε λίγα μόνο δευτερόλεπτα για να προλάβετε την λιποθυμία.
- Ο γιατρός σας, σας έχει δείξει πως να κάνετε τους χειρισμούς αύξησης μυϊκού τόνου. Όλοι αυτοί οι χειρισμοί αφορούν το «σφίξιμο» μεγάλων μυών του σώματος. Ένας τρόπος είναι το σφίξιμο των γλουτών μεταξύ τους και o ισχυρός ευθειασμός των γονάτων. Άλλος τρόπος είναι το «σταύρωμα» των κάτω άκρων και η άσκηση πίεσης σε όλο το μήκος τους. Επίσης τα χέρια σε σφίξιμο γροθιάς και η τάση των άνω άκρων.
- Πιείτε περίπου 2 λίτρα υγρά την ημέρα και μην χρησιμοποιείτε ποτά πτωχά σε αλάτι εκτός και αν υπάρχει ιατρικός λόγος. Ένας απλός τρόπος να εκτιμήσετε το αν η ενυδάτωσή σας είναι επαρκής , είναι το χρώμα ων ούρων: Αν είναι σκούρα κίτρινα, τότε υπάρχουν λιγότερα υγρά στον ργανισμό σας, οπότε με την λήψη επιπλέον ύδατος προσπαθήστε να τα κρατήσετε πολύ ελαφρώς χρωματισμένα.
- Ενημερώστε το άμεσο περιβάλλον σας τι να κάνουν κατά την διάρκεια μιας κρίσης: σε τυπική κρίση δεν χρειάζεται να καλέσετε γιατρό ή ασθενοφόρο.
Πως να αντιμετωπίσετε την Καρδιακή (Καρδιογενή) Συγκοπή?
Η Καρδιακή (Καρδιογενής) Συγκοπή δε μπορεί να αντιμετωπιστεί με αλλαγές του τρόπου ζωής, εκπαίδευση σε ασκήσεις κτλ, διότι οι κίνδυνοι για τη ζωή του ασθενούς είναι ιδιαίτερα αυξημένοι και πρέπει να υπάρξει μια επεμβατική προσέγγιση.
Ανάλογα με το αίτιο της συγκοπής -βραδυκαρδία ή ταχυκαρδία- ενδείκνυται η τοποθέτηση μιας συσκευής που θα «διορθώνει» τον άρρυθμο τρόπο που χτυπά η καρδιά με απώτερο σκοπό και της εξάλειψη των συμπτωμάτων.
Στην περίπτωση που ο ασθενής πάσχει από κάποια αίτια που προκαλούν βραδυκαρδία (σύνδρομο νοσούντος φλεβοκόμβου ή κολποκοιλιακό αποκλεισμό) η ενδεδειγμένη λύση είναι η εμφύτευση βηματοδότη. Αντίθετα, όταν τα αίτια προκαλούν ταχυκαρδία (δομικές καρδιοπάθειες, κοιλιακές αρρυθμίες) τότε πρέπει να τοποθετηθεί ΑΜΕΣΑ απινιδωτής.
ΤΙ ΕΙΝΑΙ Ο ΒΗΜΑΤΟΔΟΤΗΣ;
Όταν κάποιος μιλάει για έναν βηματοδότη, στην ουσία αναφέρεται σε ένα σύστημα βηματοδότησης, το οποίο περιλαμβάνει τον βηματοδότη και τα ηλεκτρόδια.
- Ο παραδοσιακός βηματοδότης είναι μια μικρή συσκευή που εμφυτεύεται κάτω από το δέρμα, τυπικά ακριβώς κάτω από το οστό της κλείδας. Η συσκευή χορηγεί θεραπείες για την αντιμετώπιση ακανόνιστων, διακεκομμένων ή αργών καρδιακών παλμών.
- Τα ηλεκτρόδια είναι λεπτά, μαλακά, μονωμένα σύρματα σε μέγεθος περίπου ενός μακαρονιού. Τα ηλεκτρόδια μεταφέρουν την ηλεκτρική ώση από τον βηματοδότη στην καρδιά σας και αναμεταδίδουν πληροφορίες σχετικά με τη φυσιολογική δραστηριότητα της καρδιάς πίσω στον βηματοδότη
Πρόσφατα έχουν αναπτυχθεί βηματοδότες χωρίς ηλεκτρόδια. Σε αντίθεση με τους παραδοσιακούς βηματοδότες, οι οποίοι τοποθετούνται στον θώρακα με ηλεκτρόδια που φτάνουν έως την καρδιά, εμφυτεύονται απευθείας στην καρδιά μέσω μιας φλέβας στο πόδι και είναι πλήρως αυτόνομοι μέσα στην καρδιά.
ΒΗΜΑΤΟΔΟΤΗΣ ΧΩΡΙΣ ΗΛΕΚΤΡΟΔΙΟ
Ο βηματοδότης χωρίς ηλεκτρόδιο είναι κατά 93% μικρότερος από τους παραδοσιακούς βηματοδότες. Έχει το μέγεθος μιας μεγάλης κάψουλας βιταμίνης και περιλαμβάνει μία μπαταρία, η οποία διαρκεί όσο και αυτή των παραδοσιακών βηματοδοτών, δηλαδή 8 έως 13 έτη.

Σε αντίθεση με τους τυπικούς βηματοδότες, ο βηματοδότης χωρίς ηλεκτρόδιο εμφυτεύεται μέσα στην καρδιά μέσω μιας φλέβας στη βουβωνική χώρα και δεν απαιτεί ηλεκτρόδιο βηματοδότησης. Το μικροσκοπικό μέγεθος και η ελάχιστα επεμβατική προσέγγιση του Leadless βηματοδότη δεν αφήνουν ορατά σημάδια ύπαρξης κάποιας ιατρικής συσκευής κάτω από το δέρμα. Αυτό συνεπάγεται λιγότερους περιορισμούς στις καθημερινές δραστηριότητες μετά την εμφύτευση της συσκευής και κανέναν περιορισμό στην κίνηση του ώμου.
ΕΙΝΑΙ Ο ΒΗΜΑΤΟΔΟΤΗΣ ΧΩΡΙΣ ΗΛΕΚΤΡΟΔΙΟ ΚΑΤΑΛΛΗΛΟΣ ΓΙΑ ΟΛΟΥΣ ΤΟΥΣ ΑΣΘΕΝΕΙΣ;
O βηματοδότης χωρίς ηλεκτρόδιο είναι κατάλληλος για ασθενείς με συγκεκριμένες ανάγκες βηματοδότησης. Συζητήστε με τον γιατρό σας σχετικά με την καταλληλότητα του συγκεκριμένου βηματοδότη για εσάς.
ΤΙ ΕΙΝΑΙ Ο ΑΠΙΝΙΔΩΤΗΣ (ICD);
Όταν κάποιος μιλάει για έναν εμφυτεύσιμο καρδιομετατροπέα απινιδωτή, στην ουσία αναφέρεται στο σύστημα: τον απινιδωτή και τα ηλεκτρόδια.
- Μια γεννήτρια παλμών (απινιδωτής) λειτουργεί σαν μικρός υπολογιστής, παρακολουθεί συνεχώς την καρδιά και χορηγεί αυτόματα ηλεκτρικούς παλμούς ή ηλεκτροσόκ για τη διόρθωση του γρήγορου καρδιακού ρυθμού. Πρόκειται για μια μικρή συσκευή μεγέθους περίπου ενός σπιρτόκουτου και συνήθως εισάγεται ακριβώς κάτω από το οστό της κλείδας
- Τα ηλεκτρόδια είναι λεπτά, μαλακά, μονωμένα σύρματα σε μέγεθος περίπου ενός μακαρονιού. Τοποθετούνται στην καρδιά σας μέσω μιας φλέβας και συνδέονται με τον απινιδωτή. Τα ηλεκτρόδια μεταφέρουν την ηλεκτρική ώση από τον απινιδωτή στην καρδιά σας και αναμεταδίδουν πληροφορίες σχετικά με τη φυσιολογική δραστηριότητα της καρδιάς πίσω στον απινιδωτή
ΠΩΣ ΛΕΙΤΟΥΡΓΕΙ Η ΣΥΣΚΕΥΗ ICD;
Ο εμφυτεύσιμος καρδιομετατροπέας απινιδωτής έχει σχεδιαστεί ώστε να παρακολουθεί τον καρδιακό σας ρυθμό 24 ώρες την ημέρα. Αν η καρδιά σας χτυπάει υπερβολικά γρήγορα ή ακανόνιστα, η συσκευή θα αποστείλει πρώτα μικρά ανώδυνα ηλεκτρικά σήματα για να διορθώσει τον καρδιακό σας ρυθμό [αυτό ονομάζεται αντιταχυκαρδιακή βηματοδότηση ή ATP (anti-tachycardia pacing)]. Αν ο γρήγορος καρδιακός ρυθμός (ταχυκαρδία) συνεχιστεί, ο απινιδωτής θα χορηγήσει ηλεκτροσόκ για να αποκαταστήσει τον φυσιολογικό ρυθμό της καρδιάς σας. Αυτό το ηλεκτροσόκ συγχρονίζεται με τον ρυθμό της καρδιάς όσο το δυνατόν περισσότερο και τότε αναφέρεται ως καρδιομετατροπή. Αν το ηλεκτροσόκ δεν μπορεί να συγχρονιστεί με τον ρυθμό της καρδιάς, π.χ. κατά τη διάρκεια κοιλιακής μαρμαρυγής, αναφέρεται ως απινίδωση.
Ο εμφυτεύσιμος καρδιομετατροπέας απινιδωτής μπορεί επίσης να αντιμετωπίσει βραδείς καρδιακούς ρυθμούς, αποστέλλοντας ηλεκτρικούς παλμούς προς την καρδιά για να τους διορθώσει.
Ο γιατρός σας θα προγραμματίσει τη συσκευή ICD ώστε να χορηγεί τις πιο αποτελεσματικές θεραπείες για τη δική σας συγκεκριμένη καρδιακή πάθηση.
Ποια είναι η διαφορά μεταξύ ICD και EV-ICD;
Το ICD και το EV-ICD είναι ένα σύστημα που αποτελείται από έναν απινιδωτή και ένα ηλεκτρόδιο.
Ένας απινιδωτής λειτουργεί σαν μικρός υπολογιστής, παρακολουθεί συνεχώς την καρδιά και χορηγεί αυτόματα ηλεκτρικούς παλμούς ή ηλεκτροσόκ για τη διόρθωση του γρήγορου καρδιακού ρυθμού. Είναι μια μικρή συσκευή στο μέγεθος ενός σπιρτόκουτου. Μια παραδοσιακή συσκευή ICD εισάγεται ακριβώς κάτω από την κλείδα, ενώ η συσκευή EV-ICD εισάγεται κάτω από την αριστερή μασχάλη.
Το ηλεκτρόδιο είναι ένα λεπτό, μαλακό, μονωμένο σύρμα περίπου στο μέγεθος ενός μακαρονιού, που αναμεταδίδει ηλεκτρικά σήματα από την καρδιά στον απινιδωτή σας, για να παρακολουθεί την καρδιά σας. Το ηλεκτρόδιο χορηγεί επίσης θεραπείες από τον απινιδωτή στην καρδιά σας. Με μια παραδοσιακή συσκευή ICD, το ηλεκτρόδιο τοποθετείται στην καρδιά σας μέσω μιας φλέβας. Με τη συσκευή EV-ICD, το ηλεκτρόδιο τοποθετείται κάτω από το στέρνο, εξωτερικά της καρδιάς.
Πώς λειτουργεί η συσκευή EV-ICD;
Η συσκευή EV-ICD έχει σχεδιαστεί για να παρακολουθεί τον καρδιακό σας ρυθμό 24 ώρες την ημέρα. Αν η καρδιά σας χτυπάει υπερβολικά γρήγορα ή ακανόνιστα, η συσκευή θα αποστείλει πρώτα μικρά ανώδυνα ηλεκτρικά σήματα για να διορθώσει τον καρδιακό σας ρυθμό [αυτό ονομάζεται αντιταχυκαρδιακή βηματοδότηση ή ATP (anti-tachycardia pacing)]. Αν ο γρήγορος καρδιακός ρυθμός συνεχιστεί, ο απινιδωτής θα χορηγήσει ηλεκτροσόκ για να αποκαταστήσει τον φυσιολογικό καρδιακό ρυθμό. Αυτό το ηλεκτροσόκ αναφέρεται ως καρδιοανάταξη ή απινίδωση.
Η συσκευή EV-ICD μπορεί επίσης να αντιμετωπίσει βραδείες καρδιακές συχνότητες, αποστέλλοντας ηλεκτρικούς παλμούς προς την καρδιά για να τις διορθώσει. Ο ιατρός σας θα προγραμματίσει τη συσκευή EV-ICD ώστε να χορηγεί τις πιο αποτελεσματικές θεραπείες για τη δική σας συγκεκριμένη καρδιακή πάθηση.

